Рекомендации Российской Ассоциации Эндокринологов
...
IX. Хирургические методы лечения
Хирургическое лечение может проводиться при морбидном ожирении и неэффективности ранее проводимых консервативных мероприятий у тщательно отобранных пациентов, имеющих высокий риск осложнений и смертности, связанных с ожирением, и удовлетворяющих следующим критериям...
Хирургическое лечение может проводиться при морбидном ожирении и неэффективности ранее проводимых консервативных мероприятий у тщательно отобранных пациентов, имеющих высокий риск осложнений и смертности, связанных с ожирением, и удовлетворяющих следующим критериям (класс В, уровень 2):
- ИМТ > 40 кг/м2 (независимо от наличия сопутствующих заболеваний);
- ИМТ > 35 кг/м2 и наличие тяжелых ассоциированных заболеваний, на течение которых можно воздействовать путем снижения массы тела.
Противопоказаниями к хирургическому лечению ожирения являются:
- обострение язвенной болезни желудка и двенадцатиперстной кишки;
- беременность и кормление грудью;
- онкологические заболевания;
- психические расстройства: тяжелые депрессии, психозы (в том числе, хронические), злоупотребление психоактивными веществами (алкоголем, наркотическими и иными психотропными), некоторые виды расстройств личности (психопатий);
- тяжелые соматические заболевания, резко повышающие риск оперативного вмешательства (сердечная недостаточность III-IV ф.к., цирроз печени, печеночная, почечная недостаточность и др.).
Эффективность хирургического лечения определяется:
- степенью снижения массы тела или ИМТ;
- воздействием на течение связанных с ожирением заболеваний;
- изменением качества жизни.
Бариатрические операции (таблицы 2, 3) могут выполняться как из традиционного хирургического доступа, так и с применением лапароскопической техники. Окончательное решение о проведении операции и выборе ее вида принимает хирург. Пациент должен быть информирован об особенностях предложенной ему операции и дать информированное согласие на ее выполнение.
После бариатрических операций необходимо пожизненное врачебное наблюдение. После гастрошунтирования и билиопанкреатического шунтирования необходим пожиз-ненный прием витаминов (группы В, включая В12, фолиевой кислоты), препаратов железа, кальция и др. для предотвращения последствий дефицита соответствующих микронутриентов (анемии, остеопороза и др.) и контроль соответствующих биохимических, инструментальных и клинических показателей.
При недостаточном окончательном результате или возникновении поздних осложнений возможны повторные операции. Абдоминопластика и липосакция не должны применяться для лечения морбидного ожирения, но могут проводиться на заключительном этапе хирургического лечения, по мере снижения и стабилизации МТ.
Таблица 2. Хирургические методы лечения ожирения.
| Тип операции | Основной механизм действия | Функциональная обратимость операции |
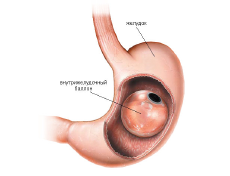
| Эндоскопическая установка внутрижелудочных баллонов | Рестриктивный | Имеется |
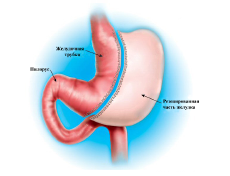
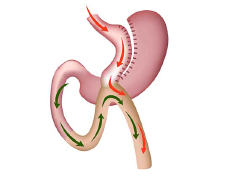
| Гастрошунтирование (в комбинации с вертикальной гастропластикой или без нее) | Комбинированный: рестриктивный (формирование малой части желудка в субкардиальном отделе) и мальабсорбтивный (гастроеюноанастомоз). | В функциональном отношении – имеется |
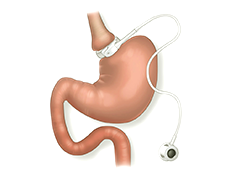
| Регулируемое бандажирование желудка | Рестриктивный: разделение желудка на две части при помощи специальных манжет, с формированием малой верхней части желудка объемом 10-15 мл. | Имеется |
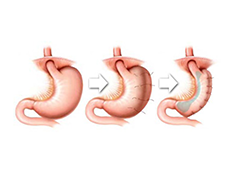
| Вертикальная гастропластика | Рестриктивный: формирование верхней малой части желудка с сообщением с остальной частью желудка через узкое отверстие | Имеется |
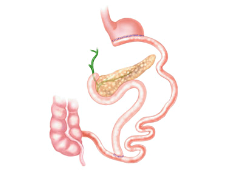
| Билиопанкреатическое шунтирование (БПШ) | Рестриктивный + мальабсорбтивный: резекция желудка + гастроилеоостомия (либо дуоденоилеостомия). Тонкая кишка разделяется на 3 сегмента (алиментарную, билиопанкреатическую и общую петли) | В отношении тонкой кишки – имеется, в отношении желудка – отсутствует |
Таблица 3. Эффективность и безопасность бариатрических операций.
| Вид операции | % потери избыточной массы тела | Частота периоперационных осложнений* | Операционная летальность* | Основные осложнения |
| Бандажирование желудка | 50 % | 5 % | 0,1 % | Отдаленные – пролапс желудка, обструкция соустья, дилатация пищевода или малого желудочка, эрозивно-язвенные изменения желудка, техногенные осложнения, связанные с применением имплантата |
| Вертикальная гастропластика | 50-60 % | 5 % | 0,1 % | Обструкция соустья, рвота, реканализация скрепочного шва, рецидив ожирения в отделенные сроки |
| Гастрошунтирование | 70 % | 5 % | 1 % | Острые - ТЭЛА, несостоятельность анастомоза, раневая инфекция, кровотечение; отдаленные – демпинг-синдром, стеноз желудка, язвы, внутренние грыжи |
| Билиопанкреатическое шунтирование | 70-75 % | 10 % | 1,1 % | Острые – как при гастрошунтировании, отдаленные – диарея, метеоризм, витаминная, минеральная и белковая недостаточность. |
* при выполнении операции опытным хирургом.
Приложение: уровни доказательности и классы рекомендаций.
| Уровни доказательности | Критерии |
| 1 | Рандомизированные контролируемые исследования (или мета-анализы) без существенных ограничений/недостатков |
| 2 | Рандомизированные контролируемые исследования (или мета-анализы) с существенными ограничениями/недостатками Обсервационные исследования (нерандомизированные клинические исследования или когортные) с единообразными результатами |
| 3 | Другие обсервационные исследования (проспективные когортные, «случай-контроль», серия случаев) |
| 4 | Данные неадекватны или отсутствуют Описания отдельных случаев или отдельного клинического опыта |
| Класс | Критерии |
| А | Сильные рекомендации (вмешательство может быть применено к большинству индивидуумов в большинстве ситуаций)
|
| В | Промежуточные рекомендации (вмешательство может варьировать в зависимости от характеристик пациента или других обстоятельств)
|
| С | Слабые рекомендации (консенсус) (равно целесообразными могут быть иные вмешательства)
|
Составители:
Дедов И.И., Мельниченко Г.А., Бутрова С.А., Романцова Т.И., , Старостина Е.Г., Возне-сенская Т.Г, , Дзгоева Ф.Х., Савельева Л.В., Мкртумян А.М., Роживанов Р.В., Бирюкова, Яшков Ю.И., Фадеев В.В., Е.В Александров А.А., Григорян О.Р., Демидова Т.Ю., Сметник В.П., Чазова И.Е., Мычка В.Б., Шведова А.Е.
 Следите в Instagram
Следите в Instagram